|
|
どうして、潰瘍はできるのでしようか?
潰瘍は、ストレスなどの刺激因子で調節機能が乱れ、胃の中の攻撃因子と防御因子のバランスが崩れた時にできます。胃液の中の、塩酸とペプシンの消化力は非常に強く、胃から取り出した、体温程度の胃液の中に、動物の肉を入れておくと、一晩のうちに肉の形はなくなってしまうほどです。しかし、健康な胃では、強力な胃液やペプシンなどの攻撃因子も、胃粘膜の粘液、血流などの防御因子とバランスがとれていて自分の胃袋は消化しないので胃潰瘍はできません。
この消化と防御のバランスが崩れた場合、自分の胃壁が消化され潰瘍になってしまいます。社会の多様化、複雑化がすすむ現代では、多くの方がストレス性の潰瘍に悩まされています。
胃潰瘍の原因
自分の胃液によって、胃・十二指腸の粘膜を自己消化してしまい、部分的に組織の欠損が起きた状態が、胃・十二指腸潰瘍で、消化性潰瘍とも呼ばれています。胃潰瘍は、中年以降に多く、また、十二指腸潰瘍は、青年・壮年に多くみられます。男女差では、男性に多いのが特徴です。
消化性潰瘍と一口にいっても、潰瘍は一晩で作られるが、短期間で治るもの、長期間を要するものさらには手術が必要なものなど、程度によって治療の方法は異なります。多くは、精神的ストレスが、その主因であるため、胃・十二指腸潰瘍の治療や再発防止には、医師の指示のもとで、しっかりした治療(本治療+後治療)を受けなければなりません。
欧米ではヘリコバクター菌(Helicobacter pylori)が十二指腸潰瘍の再発や悪化に関係があるとされ、その除菌治療が十二指腸潰瘍の再発防止に極めて有効とする報告が数多くなされています。一方、胃潰瘍では除菌と再発防止の関連は十二指腸潰瘍ほどはっきりした成績は得られていません。わが国でも近年ヘリコバクター除菌によって潰瘍やガンを予防できるとの報告が数多くなされています。
ヘリコバクタ-とは?
Helicobacter pylori菌は20年以上前オ-ストラリアの医師により 発見された、胃の強い酸の中で生きられる細菌です。感染経路などはまだ十分理解 されておらず、どこから何を媒介にしているかも証明されていません。 この菌は尿素からアンモニアと炭酸ガスを作り出すために 酸を中和して胃の粘膜にもぐって生きています。そして環境の変化によってはボ-ル のようになって潜むことが出来るのです。(川の水の中で1年以上生きられる) そして胃の中でラセン状に戻り、さらに尻尾に4~8本の鞭毛 を持つて動き回ります。日本の中高年の75%が感染しているそうです。 感染者の15%が潰瘍を発症するのではと考えられています。
ヘリコバクター・ピロリと病気
慢性胃炎では90%、胃潰瘍、胃癌ではやはり90%前後、十二指腸潰瘍でも90% 陽性率だそうです。
ヘリコバクター・ピロリ陽性の胃炎、胃-十二指腸潰瘍の治療法
まず、H.ピロリの感染を証明するため血液検査や尿検査で抗体を計る方法があります。次に 胃ファイバ-スコ-プで組織を採つて、それを培養して証明する方法があります。多く用いられる方法は「ユービット錠」服用の前後で呼気の検査をする方法です。
では、H.ピロリをどうやって除菌すればよいのか。欧米でH.ピロリの切り札とされるビスマス剤、メトロニダゾ-ル(抗原虫薬)がともに使えない。 (保険治療で!)その代わりになる薬がプロトンポンプ阻害剤、H2拮抗剤、及び抗生剤(アモキシシリン、クラリスロマイシン)です。これらの2~3剤を併用することで、80%近くの除菌率が証明されて きました。他にファイバ-スコ-プで直接胃の中に薬剤を入れて洗浄する方法も試されております。 ところが、保険診療が認められた内服治療ですが、外国の治療法の中には日本では保険が利かない組み合わせのものもあり、いつもながらの行政の立ち遅れが気になります。またH.バクタ-と胃癌との関係もこれから大いに研究されつつあるところです。胃潰瘍には、まだまだストレスや薬剤によるものもあることをお忘れにならないでください!最後に、治りにくい潰瘍は、患者と医師のインフォ-ムド.コンセントが最重要であることも つけ加えておきます。
現時点で日本の医療保険診療で認められた方法は、PPI製剤(オメプラール、タケプロン)+ マクロライド抗生剤(クラリシッド)+ アモキシシリン抗生剤(パセトシン)の3者併用 1週間服用です。
胃潰瘍の症状
一般症状・局所症状ともに胃潰瘍に特異的なものはありません。潰瘍の自然歴のなかで、比較的古い、再発を繰り返した潰瘍においては食後の心窩部痛(みぞおちの痛み)、胸やけなどの定型的な症状を示しますが、高齢者では痛みを自覚しない場合もあり、不定愁訴や吐血が初発症状のこともあります。
胃潰瘍の診断
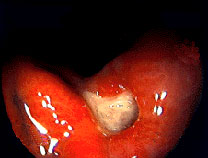
図1:活動期(A2 stage)
自覚症状だけでは胃潰瘍の確定診断は出来ませんし、胃癌などでも心窩部痛、胸焼けもありますので、必ず検査が必要です。検査としては胃X線透視と胃内視鏡検査があります。胃透視はバリウムという液体を飲み、レントゲンで潰瘍部のバリウムの溜まり(ニッシェ;影)を見つけます。胃透視だけでの診断には限界がありますので、このように内視鏡の併用が必要です。
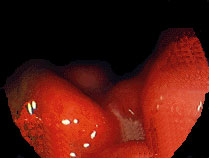
図2:慢性退行期(H1 stage)
このように潰瘍縁や周辺の粘膜の不整な状態から,良悪性を鑑別できますし、悪性の可能性が有ればすぐに生検(顕微鏡による病理検査)も行えます。出血を伴う胃潰瘍では内視鏡的な止血術も可能で、胃潰瘍の検査には欠かすことは出来ません。初めての方は検査に少し苦痛はありますが、最近の内視鏡は細く、苦痛も減り、最近の電子内視鏡検査では、検査中や検査後にもビデオや写真を見ることが出来ます。
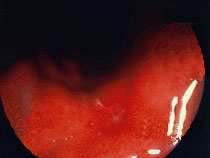
図3:瘢痕期(S stage)
H2とS1の区別がむずかしいですが、red-scar瘢痕でしょう。治癒状態ですがいつ再発するかもしれない不安定な状態。しばらくの間、後治療が必要です。